L’anoressia e la bulimia nervose sono vere e proprie malattie. La soluzione è un approccio personalizzato e multifattoriale che coinvolga anche la famiglia del pazienteCon questa formula si indicano un insieme di sindromi determinate da cause diverse e che si presentano in modo estremamente variabile. I Disturbi del Comportamento Alimentare (DCA) costituiscono un insieme di sindromi determinate da cause diverse. Possono presentarsi in modo estremamente variabile: accanto a forme temporanee dovute a precise tappe evolutive e ad alcuni momenti critici dello sviluppo, si possono, infatti, delineare quadri molto seri che determinano un grave impatto sullo sviluppo sia fisico che psicologico del bambino.
L’anoressia nervosa
Una delle forme più comuni è sicuramente l’Anoressia Nervosa, caratterizzata da una volontaria restrizione alimentare dovuta ad un’eccessiva preoccupazione per il peso e le forme corporee. Questa forma si esprime in una continua e ossessiva paura di ingrassare e nella ricerca della magrezza, spesso accompagnata da comportamenti di compenso come il digiuno, il vomito autoindotto o l’abuso di lassativi o diuretici.
La bulimia nervosa
La Bulimia Nervosa ha caratteristiche psicologiche molto simili all’Anoressia nervosa. Tuttavia, è più difficile da riconoscere, in quanto coloro che ne soffrono non raggiungono mai il grave deperimento tipico dell’anoressia e mantengono un rapporto peso-altezza apparentemente adeguato. Il sintomo che caratterizza questo disturbo è l’abbuffata (cioè l’introduzione in un tempo relativamente breve di una quantità di cibo eccessiva). Una volta iniziata, l’abbuffata non si può interrompere, se non quando si è completamente consumata.
Il disturbo evitante/restrittivo
Recentemente, inoltre, il Manuale diagnostico e statistico dei disturbi mentali (DSM-5) ha introdotto una nuova categoria diagnostica per i DCA infantili ovveroil Disturbo evitante/restrittivo. Questo disturbo può interferire con la normale curva di crescita in altezza e peso del bambino e determinare una importante perdita di peso. Mentre nell’anoressia nervosa il rifiuto del cibo è legato al controllo del peso e ad una alterata percezione dell’immagine corporea, nel Disturbo evitante/restrittivo la
restrizione alimentare può essere dovuta a mancanza di interesse verso il cibo, al suo gusto, alla sua consistenza o alla paura delle conseguenze che l’atto del mangiare può provocare (es. vomito, mal di stomaco, soffocamento).
Anoressia e Bulimia: quali sono le cause?
I Disturbi del Comportamento Alimentare sono malattie complesse determinate da più fattori sia di natura genetica-biologica sia ambientale. In generale, la maggiore vulnerabilità osservata nelle ragazze adolescenti o in giovani adulte sembra suggerire come questi disturbi possano essere scatenati dai cambiamenti fisici e ormonali che caratterizzano la pubertà nonché da una possibile difficoltà evolutiva nel passaggio dall’infanzia alla vita adulta. Tuttavia, negli ultimi anni, abbiamo assistito ad una diffusione dei Disturbi del Comportamento Alimentare in età ancora più precoci. Se, da un lato, questo fenomeno può essere spiegato all’abbassamento dell’età della prima mestruazione (menarca) e da un anticipato ingresso nell’età adolescenziale, all’altro può essere ricondotto alla prematura età in cui bambini e adolescenti sono esposti alle pressioni sociali e culturali dei media, internet e social network in particolare.
Molti specialisti ritengono, infatti, che lo sviluppo e la diffusione di questi disturbi sia correlata anche allo sviluppo di un modello socioculturale che idealizza la magrezza e la performance personale e disprezza l’eccesso di peso che assume un valore sociale altamente negativo. Ulteriori fattori di rischio che possono contribuire ad un’evoluzione verso un Disturbo del Comportamento Alimentare sono i modelli proposti dalla famiglia e dal gruppo dei coetanei che spesso, a loro volta, esaltano l’ideale della magrezza e incoraggiano comportamenti di dieta. È noto, infine, come la probabilità di insorgenza di Disturbi del Comportamento Alimentare, e di anoressia in particolare, sia maggiore in contesti sportivi agonistici soprattutto in quelli dove la magrezza è ritenuta condizione essenziale per ottenere risultati di rilievo.
Disturbi del Comportamento Alimentare: quanto conta la famiglia?
I Disturbi del Comportamento Alimentare o Disturbi dell’Alimentazione sono caratterizzati da una alterazione delle abitudini alimentari e da un’eccessiva preoccupazione per il peso e per le forme del corpo. Insorgono prevalentemente durante l’adolescenza e colpiscono soprattutto il sesso femminile.
Quali sono le cause
La causa dei disturbi dell’alimentazione è multifattoriale e coinvolge fattori biologici e ambientali. Le caratteristiche del funzionamento familiare non sembrano rientrare tra queste. Si ritiene, piuttosto, che possano svolgere un ruolo rilevante nel moderare il disturbo soprattutto se a soffrirne è un bambino o un adolescente. La presenza di dinamiche disfunzionali all’interno delle relazioni familiari può, infatti, contribuire al mantenimento del disturbo o, al contrario, un contesto familiare accogliente e sano ne può facilitare una evoluzione positiva. Alcune modalità interattive, rigide e ripetute nel tempo, sembrano essere particolarmente disfunzionali: da una parte l’iperprotettività, la scarsa differenziazione dei confini generazionali con una confusione del ruolo genitore-figlio; dall’altra la difficoltà ad affrontare i conflitti e ad esprimere le emozioni negative con una tendenza ad evitarle.
Quanto conta la famiglia
Comunque, più il bambino è piccolo, più è importante coinvolgere la famiglia nel trattamento fin dalle prime fasi del disturbo. Osservare un bambino che non mangia sollecita nei genitori una grande risposta emotiva che spesso contribuisce a rinforzare il sintomo piuttosto che a ridurlo.
Le reazioni genitoriali possono essere diverse: accanto a comportamenti che tentano di forzare la chiusura alimentare del bambino, si possono accompagnare forme completamente opposte dove i genitori tendono ad assecondare eccessivamente i gusti e le difficoltà che emergono durante i pasti. Difficilmente i genitori possono uscire da questa empasse da soli ed è chiaro che per risolvere la problematica bisogna intraprendere un percorso indirizzato anche ad una correzione dei modelli di interazione familiare disfunzionali. In adolescenza, chiaramente, i compiti evolutivi cambiano e il sintomo alimentare può essere espressione di una difficoltà a far fronte alle nuove richieste di emancipazione e di autonomia. Anche in questo caso, accanto ad una terapia individuale volta a rinforzare le competenze dell’adolescente, è importante sintonizzare i genitori su questa nuova fase di sviluppo e sostenere le pressioni e le provocazioni che in questa specifica età tendono ad emergere.
Cosa può fare il genitore di un ragazzo con un disturbo del comportamento alimentare?
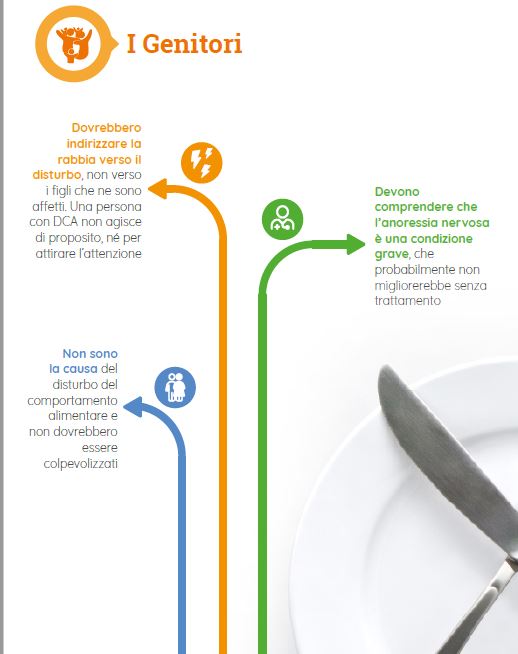
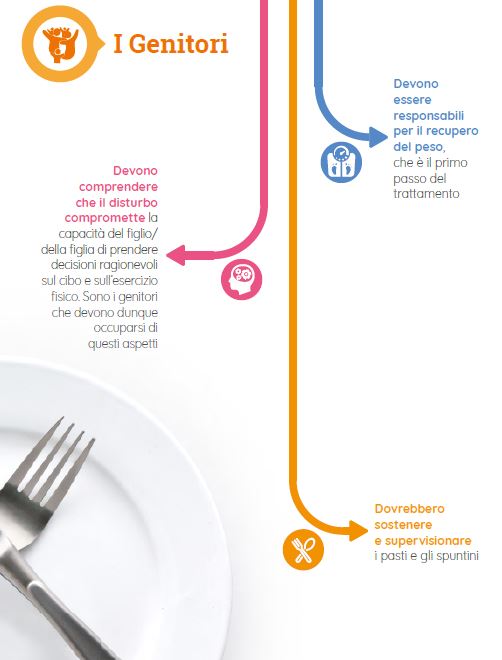
La famiglia ha un ruolo importante: bandite le critiche, i giudizi e le colpevolizzazioni
La causa dei Disturbi del Comportamento Alimentare (DCA) è sempre complessa. L’esperienza clinica, tuttavia, suggerisce che inadeguate o distorte abitudini familiari giocano un ruolo nel favorire, mantenere o aggravare un disturbo alimentare di un proprio componente. Il suggerimento fondamentale per aiutare i genitori a modificare le loro abitudini e i loro comportamenti è questo: quello che accade al proprio figlio/a è determinato da una malattia specifica che si chiama Anoressia o Bulimia nervosa.
I disturbi del comportamento alimentare sono malattie
La mancanza di volontà o la scelta individuale non c’entrano nulla. Chi soffre di un DCA non ha controllo della propria malattia e deve essere aiutato a riconoscerla e sconfiggerla. La famiglia ha quindi un compito importante. Un atteggiamento critico nei confronti delle abitudini alimentari disfunzionali del figlio/a aggrava ulteriormente lo stato di malattia e contribuisce a una inadeguata consapevolezza del disturbo.
L’atteggiamento e i comportamenti consigliati sono accettazione e accoglimento del figlio con il DCA, mentre sono bandite le critiche, i giudizi e le colpevolizzazioni. Questa modalità d’approccio diventa funzionale al miglioramento e alla guarigione. È importante, inoltre, che il DCA non sia l’unico argomento di conversazione condiviso. Al contrario, nella relazione genitore-flglio/a con DCA è bene che la comunicazione sia basata sull’ascolto e sull’osservazione di quello che accade. L’obiettivo è quello di accogliere e facilitare le espressioni emotive familiari ed individuali di inadeguatezza, insicurezza, paura, vergogna e colpa, dando voce a ciò che non si può o non si riesce ad esprimere, ma che fa star male. Non è un percorso facile. Per questo oltre all’approccio di cura individuale del paziente, è necessario e imprescindibile anche un sostegno psicologico ai componenti della famiglia.
Lavorare con la mente: il trattamento neuropsichiatrico
Il Multifocal Integrated Treatment (MIT) promosso dall’Ospedale Bambino Gesù coinvolge pazienti e genitori e lavora su psicologia, nutrizione e farmacologia
Coinvolgere più figure professionali nella cura. Ecco il suggerimento di tutte le linee guida che riguardano il trattamento dei disturbi del Comportamento Alimentare (DCA). L’obiettivo deve essere permettere al paziente il recupero del peso previsto
per età e altezza, promuovere l’educazione a una sana e corretta abitudine alimentare, sostenere i genitori, correggere le distorsioni cognitive implicite nella sintomatologia alimentare e approfondirne il significato psicologico sottostante.
Il trattamento dell’Ospedale Bambino Gesù
Il Multifocal Integrated Treatment (MIT) promosso dall’Ospedale Bambino Gesù viene realizzato in regime di Day Hospital e si articola contemporaneamente su diversi livelli di cura – individuale, familiare, genitoriale – e diverse aree di intervento:
psicologica, nutrizionale e farmacologica. In tale contesto, compito del neuropsichiatra è integrare in un’unica visione i diversi momenti del trattamento e valutare complessivamente l’andamento clinico. Ad oggi, nessun farmaco è considerato un intervento di prima scelta, ma rappresenta solo una possibilità aggiuntiva alle diverse terapie psicologiche.
Un trattamento per pazienti e genitori
La psicoterapia è di gruppo e si rivolge ai pazienti e ai genitori. Nel caso del paziente la psicoterapia ha lo scopo primario e immediato di offrire uno spazio d’ascolto e di confronto con i pari in un contesto protetto. In questo spazio la figura del
terapeuta assume un ruolo di mediazione e contenimento. In secondo luogo, la psicoterapia di gruppo permette di riflettere sul significato psicologico del sintomo e migliorare l’adattamento al mondo esterno.
Per i genitori, invece, il gruppo ha lo scopo di rinforzare la collaborazione genitoriale nel processo di cura, laddove il cambiamento della famiglia può costituire una valida risorsa per l’evoluzione positiva della malattia. Il nutrizionista, infine, rispettando le scelte alimentari personali, lavora sul recupero di un rapporto con il cibo più equilibrato, non dominato all’atteggiamento di controllo ossessivo. Obiettivo ultimo è aiutare il paziente a focalizzarsi sul significato di un’alimentazione sana e sul corretto funzionamento del corpo, anziché sul peso e l’immagine fisica.







